Se relacionan directamente con procesos de glucogenólisis y gluconeogénesis inmaduros, estos trastornos enzimáticos se caracterizan por el mal almacenamiento del glucógeno a nivel hepático, el aporte inadecuado de alanina u otras proteínas por los músculos, o la inapropiada contribución por parte del tejido adiposo por medio de lipólisis, todos estos sustratos necesarios para la degradación o formación de glucosa. Este déficit se presenta mayormente en:
 Prematuridad:
Prematuridad:
Se evidencia niveles de reserva de glucógeno bajos, o puede estar asociada a una ingesta limitada de glucosa debido a una hidratación parenteral deficiente o no controlada en el manejo post-parto de estos RN. En los pretermino también podemos encontrar demandas energéticas aumentadas por la hipoxia, hipotermia y dificultad respiratoria que puedan presentar, lo que ocasiona una pérdida de glucosa por el gasto energético que se produce, y se refleja en hipoglicemia.

De Bobjgalindo Recién nacido pre-término moderado, CC BY-SA 4.0, Enlace
 Asfixia perinatal:
Asfixia perinatal:
Se evidencia un consumo de glucógeno aumentado, así como acentuación de la glicolisis anaeróbica. En esta se evidencian característicamente niveles elevados de insulina de manera transitoria.
Se evidencia un aumento de los niveles de insulina, que genera una hipoglicemia prolongada, especialmente en las edades más tempranas, está se acompaña, por lo general, de macrosomía, que es reflejo de la actividad intrauterina anabolizante de estas grandes cantidades de insulina, que promueven el crecimiento celular, también se evidencia un impedimento en la movilización de la glucosa que es producida en el metabolismo del niño:
 Hijo de madre diabética (HMD):
Hijo de madre diabética (HMD):
Relacionado en mayor medida a las madres con diabetes mellitus tipo 2 y, en menor proporción a las que padezcan diabetes gestacional. Por lo general, estos niños tienen elevados niveles de glucosa inmediatamente posterior a su nacimiento, y la hipoglucemia estaría relacionada con la hiperinsulinemia fetal en respuesta a esa hiperglicemia, ya que la insulina materna no atraviesa la placenta, por lo que no puede contrarrestar esos niveles elevados de glucosa. Por tanto, el hiperinsulinismo resultante funciona como supresor de la liberación de glucosa exógena proveniente de la madre, así como limita el aumento de la lipólisis, lo que conlleva a una hipoglicemia.
 Fuente
Fuente
De igual forma los HMD tienen una pobre respuesta regulatoria hormonal a la hipoglicemia, representada con fallas en el aumento de los niveles de glucagón y adrenalina, lo que disminuye la producción de glucosa hepática y, afecta la lipólisis, ocasionando una disminución de los niveles de glucosa en sangre.
 Hiperinsulinismo congénito (también llamado nesidoblastosis)
Hiperinsulinismo congénito (también llamado nesidoblastosis)
Entre los cuales tenemos:
* Adenomas focales pancreáticos
Dentro de las formas hereditarias de hiperinsulinemia encontramos la presencia de adenoma focales pancreáticos a nivel de los islotes de Langerhans, entre estos se destacan:
- Microadenomas: Corresponden a la mitad de las formas autosómicas recesivas de hiperinsulinismo. Presentan un patrón de secreción de insulina específico en las arterias encargadas de nutrir al páncreas.
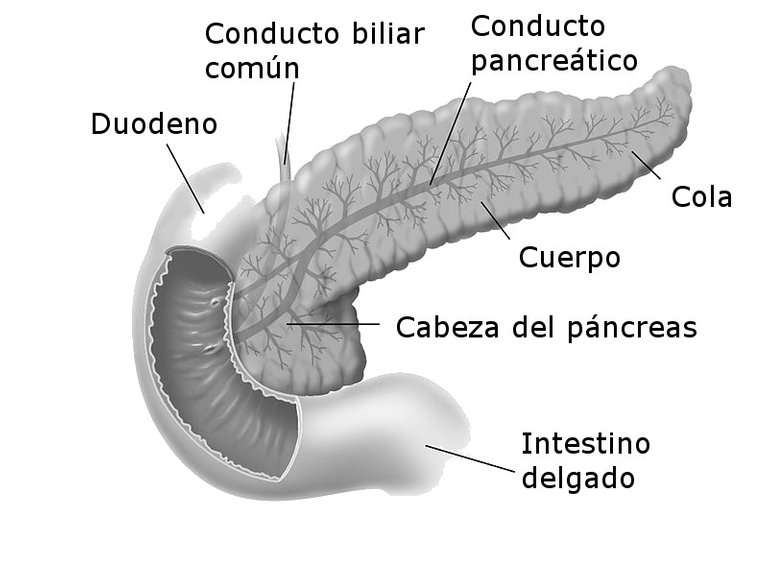
De Modificado de Don Blis (artist)- Pancreas, y sus estructuras, CC BY-SA 3.0, Enlace
Macroadenomas: son raros en las primeras edades, y por lo general suelen identificarse en los exámenes imagenológicos previos a las cirugías como la TAC o RM.
* Hipoglicemia hiperinsulinémica persistente de la lactancia (HHPL)
Enfermedad que puede comprometer la vida del paciente, se presenta de manera congénita en la mayoría de las oportunidades, se caracteriza por mutaciones en los genes que conforman los canales de potasio (KIR6.2 y SUR1) sensibles al ATP, que condicionan la salida de la insulina de la célula. Dentro de las mutaciones a nivel de la actividad enzimática tenemos:
-Mutaciones inactivadoras: Se imposibilita la apertura de los canales de potasio, por la inactivación de sus genes, con la consecuente permanencia del mismo en la célula, ocasionando una hiperpolarización celular, lo que origina la apertura de los canales de calcio dependientes de voltaje, generando un permanente paso del calcio hacia el interior de la célula, que conlleva a la secreción de insulina de manera constante.
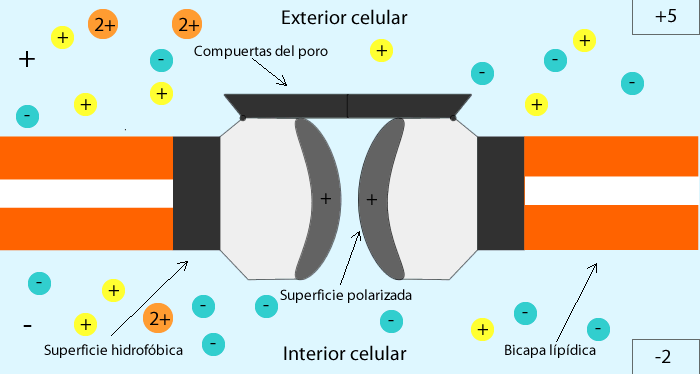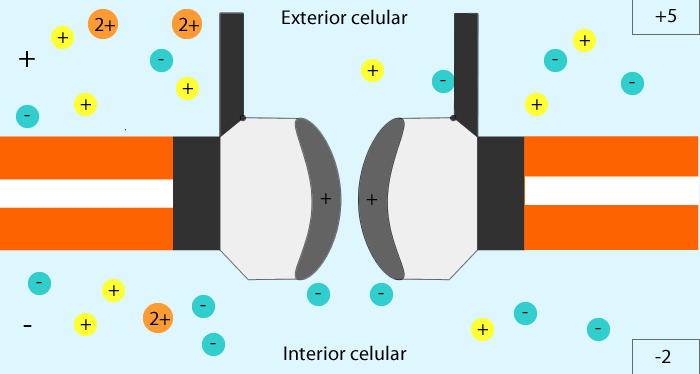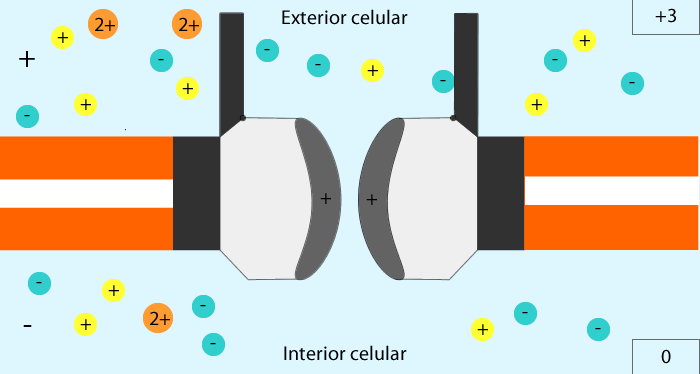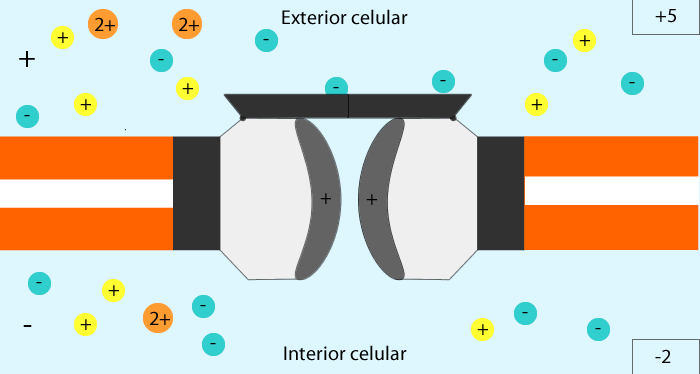
De Metilisopropilisergamida - Representación de como trabaja un canal dependiente de voltaje, en este caso, canales de calcio, CC BY-SA 3.0, Enlace
-Mutación activadora: Existe un metabolismo excesivo de glucosa con la resultante producción exagerada de ATP, por la activación de las enzimas que promueven los procesos metabólicos, que genera cierre permanente de los canales de potasio a nivel de la membrana celular, causando hiperinsulinismo.
 Sindrome de Beckwith-Wiedemann
Sindrome de Beckwith-Wiedemann
Es un trastorno congénito de impronta genética, que se caracteriza por ser de crecimiento celular exagerado, se presenta una hiperinsulinémia con la consiguiente hipoglicemia, y afecta varios sistemas, por lo que se incluye la presencia típica de onfalocele, gigantismo, visceromegalia, macroglosia, y microcefalia.
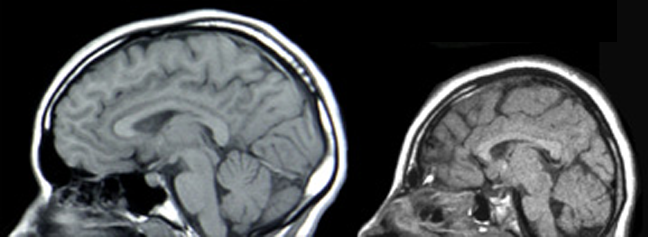
De Autor desconocido, Resonancia magnética de un individuo normal (izquierda) y un paciente con microcefalia (derecha), CC BY 2.5, Enlace
 Terapia farmacológica materna:
Terapia farmacológica materna:
La utilización de ciertos medicamentos por parte de la madre puede condicionar la aparición de hipoglicemia en el RN, aunque esto aún no ha sido comprobado del todo, por lo que su etiopatogenia es poco conocida; se cree que promueven la secreción de insulina por parte del feto, con estimulación de hormonas contrarreguladoras como la adrenalina, que estimula la glucogenólisis muscular y, la hormona de crecimiento. Entre los fármacos se incluyen el propanolol, terbutilina y diuréticos.
 Hipotermia:
Hipotermia:
Por aumento de la tasa metabólica de la glucosa, para obtener la energía necesaria para aumentar la termogénesis.
 Fuente
Fuente
 Sepsis:
Sepsis:
Se puede originar una inadecuada movilización de glucosa y aumento de la glicólisis anaeróbica, se presenta un deterioro de la gluconeogénesis por la disminución de la ingestión calórica, debido a la respuesta frente la infección presente.
 Fuente
Fuente
 Exanguínotransfusión:
Exanguínotransfusión:
De manera iatrogénica, debido a que la sangre a transfundir
viene citratada, y dichos citratos hacen complejos con la glucosa, lo que ocasiona la hipoglicemia.
 De Pflegewiki-User Würfel - Concentrado de eritrocitos, Dominio público, Enlace
De Pflegewiki-User Würfel - Concentrado de eritrocitos, Dominio público, Enlace
 Incompatiblidad Rh:
Incompatiblidad Rh:
Existe una liberación de glutatión reducido desde los eritrocitos hemolizados por la reacción de incompatibilidad Rh que, puede provocar una hiperplasia de las células pancreáticas con el consiguiente hiperinsulinismo.

Fuente

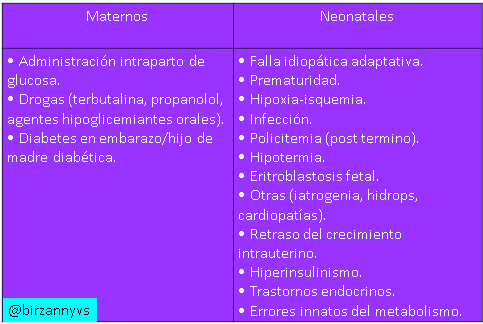
Tabla elaborada por el autor.

Los síntomas frecuentemente se asocian de manera directa al déficit de glucosa, y por lo general son más definidos en tanto más edad tenga el niño, ya que en los RN y lactantes son más inespecíficos y mucho más leves.

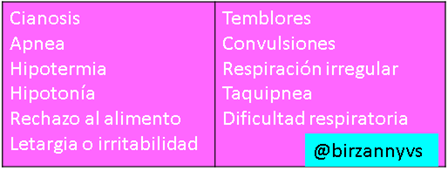
Tabla elaborada por el autor
Dentro de las consecuencias de la hipoglicemia tenemos daño cerebral irreversible.


Tabla elaborada por el autor.

 Historia Clínica:
Historia Clínica:
En general como en todas las patologías la historia clínica es una clave fundamental para realizar el diagnóstico, una anamnesis con mayor énfasis en los antecedentes de diabetes en su núcleo familiar, a los hijos de madre diabética se les debe hacer un seguimiento; de igual manera resulta de gran importancia la realización de un examen físico completo. La presencia de algunos de los signos o síntomas presentes en esta condición también se considera criterio para su diagnóstico, resulta importante la aparición de muchos de estos de manera postprandial, es decir, posterior a la ingesta de alimentos, por lo general después de las 6 horas.
 Fuente
Fuente
 Pruebas de laboratorio:
Pruebas de laboratorio:
La medición de la glicemia resulta clave para el diagnóstico, en el caso de los RN se recomienda una medición posterior a las 2 horas del nacimiento para así evitar resultados erróneos. También es importante solicitar niveles de ácidos grasos libres, lactato, cuerpos cetónicos, inclusive de ácido úrico.
 )
Fuente
)
Fuente
Las pruebas hormonales también resultan de importancia, basados en este caso en, la medición de niveles de insulina, o de hormonas contrarreguladoras como el cortisol, la hormona de crecimiento, inclusive las hormonas tiroideas.

Para el tratamiento se debe considerar en primera instancia, la forma de presentación de la hipoglicemia, puesto que, el paciente que presenta síntomas tendrá un manejo terapéutico diferente al paciente que no presenta sintomatología, entonces tenemos:

*Actualmente se recomienda la administración de glucosa por la vía enteral en pacientes que no presenten sintomatología, pero con confirmación por laboratorio, bien sea a través de leche materna, o en su defecto, formulas preparadas.
*Se debe mantener el niño en observación, y realizar control a los 30 min posteriores, en donde se evalúa y se determina que:
-Si esta normal, se da de alta médica, con continuación de administración de glucosa oral.
-Si permanece disminuida la glucosa, se cambia al esquema de pacientes sintomáticos.

De Ken Hammond ([1]) - USDA, Lactancia materna, Dominio público, Enlace

Se trata con administración parenteral de glucosa, la cantidad de glucosa administrada se basa en el cálculo de la misma según los valores de hipoglicemia en el paciente:
 Primero se coloca un bolo de solución glucosada, en este caso se recomienda dextrosa al 10% a 2cc/kg, es decir, 200 mg/kg durante 10 minutos.
Primero se coloca un bolo de solución glucosada, en este caso se recomienda dextrosa al 10% a 2cc/kg, es decir, 200 mg/kg durante 10 minutos.
 Posteriormente, se inicia administración continua, según la máxima cantidad de glucosa que debiese producir el hígado del niño para lograr mantener sus niveles, a razón de 6 mg/kg/min.
Posteriormente, se inicia administración continua, según la máxima cantidad de glucosa que debiese producir el hígado del niño para lograr mantener sus niveles, a razón de 6 mg/kg/min.
 Siempre se debe realizar control de la glicemia, en este caso se realiza a los 30 min, si permanece la hipoglicemia se le aumenta progresivamente de manera lenta a 8-12 mg/kg/min (Máximo 15 mg/kg/min).
Siempre se debe realizar control de la glicemia, en este caso se realiza a los 30 min, si permanece la hipoglicemia se le aumenta progresivamente de manera lenta a 8-12 mg/kg/min (Máximo 15 mg/kg/min).
 Fuente
Fuente
En los lactantes puede existir una hipoglucemia secundaria a la administración rápida de la hidratación glucosada, ya que se produce en respuesta a una liberación exagerada de insulina.
* Si persiste la hipoglicemia, se debe considerar la existencia de hiperinsulinismo, ya que no existe mejorías a pesar de aplicar el esquema antes mencionado, se decide el uso primeramente de diazóxido, junto a equivalentes de somatostatina (octreotida).
* Si permanece el déficit de glucosa, se debe considerar la extirpación quirúrgica de la parte afectada del páncreas, denominada pancreatectomia subtotal, o del páncreas por completo (pancreatectomia total), por la presencia de adenomas a nivel de los islotes pancreáticos.

REFERENCIAS BIBLIOGRÁFICAS
* Moraes M, Silvera F, Repetto M, Borbonet D. Pesquisa de hipoglicemia en recién nacido de riesgo. Arch Pediatr Urug 2014; 85(3):171-174.
* Sperling M. Hipoglucemia. En: Kliegman R, Stanton B, St Geme J, Schor N, Behrman R, editores. Nelson Tratado de
Pediatría. 20ª ed. España: Elsevier; 2016. p. 810 – 825.



 Recién nacidos:
Recién nacidos:



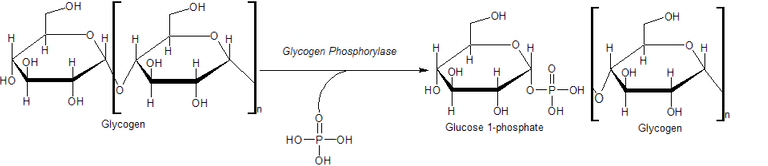
 Lactantes mayores y niños
Lactantes mayores y niños 



 Prematuridad:
Prematuridad:  Asfixia perinatal:
Asfixia perinatal: 
 Hijo de madre diabética (HMD):
Hijo de madre diabética (HMD):
 Hiperinsulinismo congénito (también llamado nesidoblastosis)
Hiperinsulinismo congénito (también llamado nesidoblastosis) 

 Sindrome de Beckwith-Wiedemann
Sindrome de Beckwith-Wiedemann 
 Terapia farmacológica materna:
Terapia farmacológica materna: 
 Hipotermia:
Hipotermia: 
 Sepsis:
Sepsis: 
 Exanguínotransfusión:
Exanguínotransfusión: De Pflegewiki-User Würfel - Concentrado de eritrocitos, Dominio público, Enlace
De Pflegewiki-User Würfel - Concentrado de eritrocitos, Dominio público, Enlace Incompatiblidad Rh:
Incompatiblidad Rh: 








 Historia Clínica:
Historia Clínica:
 Pruebas de laboratorio:
Pruebas de laboratorio: )
)



 Primero se coloca un bolo de solución glucosada, en este caso se recomienda dextrosa al 10% a 2cc/kg, es decir, 200 mg/kg durante 10 minutos.
Primero se coloca un bolo de solución glucosada, en este caso se recomienda dextrosa al 10% a 2cc/kg, es decir, 200 mg/kg durante 10 minutos.  Posteriormente, se inicia administración continua, según la máxima cantidad de glucosa que debiese producir el hígado del niño para lograr mantener sus niveles, a razón de 6 mg/kg/min.
Posteriormente, se inicia administración continua, según la máxima cantidad de glucosa que debiese producir el hígado del niño para lograr mantener sus niveles, a razón de 6 mg/kg/min.  Siempre se debe realizar control de la glicemia, en este caso se realiza a los 30 min, si permanece la hipoglicemia se le aumenta progresivamente de manera lenta a 8-12 mg/kg/min (Máximo 15 mg/kg/min).
Siempre se debe realizar control de la glicemia, en este caso se realiza a los 30 min, si permanece la hipoglicemia se le aumenta progresivamente de manera lenta a 8-12 mg/kg/min (Máximo 15 mg/kg/min). 




Hola @birzannyvs. Tengo algunas observaciones a tu publicación.
Buenas tardes doctora, le responderé a cada observación, que de hecho, agradezco mucho el gesto de realizarlas:
Espero seguir recibiendo más de sus observaciones, y así nutrir nuestros conocimientos, saludos.
Saludos @birzannyvs me encanto tu aartículo, me gustaría que nos pudieras hablar de la hipoglicemia en adultos, cuales son los síntomas y las causas del mismo, tengo familiares con esa condición, gracias por compartir tus conocimientos, nos seguimos leyendo !
Muchas gracias por el apoyo, espero tener el tiempo y poder realizarlo, saludos.
This post has been voted on by the steemstem curation team and voting trail.
There is more to SteemSTEM than just writing posts, check here for some more tips on being a community member. You can also join our discord here to get to know the rest of the community!
Thank you :)
Congratulations @birzannyvs! You received a personal award!
You can view your badges on your Steem Board and compare to others on the Steem Ranking
Vote for @Steemitboard as a witness to get one more award and increased upvotes!